1. Ce este o hernie inghinală?
Regiunea inghinală are orificii naturale la rădăcina coapsei, pentru a lăsa să treacă elementele anatomice care merg la membrul inferior sau către testicul la bărbați.
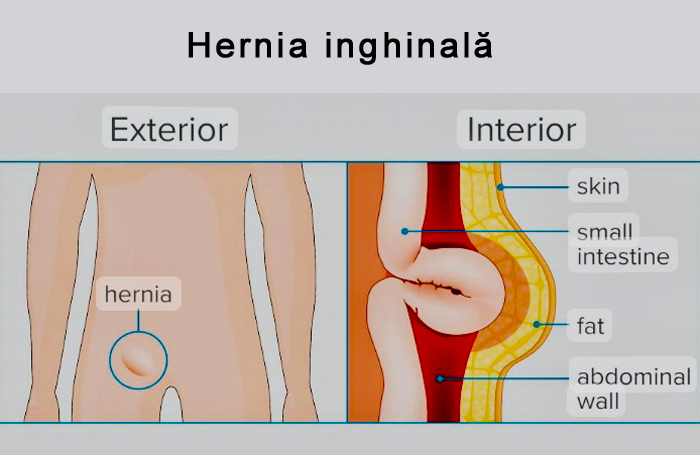
Relaxarea anatomică a acestor orificii poate fi cauza apariției unei hernii inghinale sau crurale (femurale) care este eliberarea, printr-un orificiu natural mărit, a unei părți din conținutul cavității abdominale.
O hernie se manifestă, în general, ca umflare localizată inghinală, agravată de statul în picioare și de efort.
Herniile pot apărea la orice vârstă. Herniile inghinale sunt mai frecvente la bărbați, herniile crurale (femurale) sunt mai frecvente la femei. Herniile la copii rezultă dintr-un defect congenital specific.
2. Care sunt consecințele?
Odată formată hernia, apare de regulă creșterea treptată a volumului acesteia, dar se observă cu o viteză variabilă de evoluție.
Vindecarea fără intervenție chirurgicală nu există!
Evoluția naturală crește disconfortul în timp. Strangularea herniei este riscul major progresiv: este încarcerarea intestinului in hernie. Hernia devine ireductibilă și foarte dureroasă. Acest lucru necesită o consultație chirurgicală de urgență.
Riscul de strangulare variază in funcție de tipul anatomic al herniei: mic pentru hernia inghinală in varietatea ei directa, este mare pentru hernia crurală (femurală). Acest risc trebuie discutat cu chirurgul în timpul consultației.
Există hernii care sunt însoțite de dureri locale în absența strangulării. Această durere poate fi legată de alte patologii și nu de hernie și poate persista după repararea herniei.
3. Care este tratamentul herniei inghinale?
Tratamentul curativ pentru hernia inghinală este intervenția chirurgicală.
Reducerea herniei și încercarea acesteia de a o menține cu un bandaj special sau improvizat pentru hernie NU este o opțiune terapeutică care să fie reținută astăzi.
O eventuală abținere terapeutică poate fi propusă NUMAI după un consult chirurgical în funcție de patologiile asociate, vârsta și bineînțeles opțiunea pacientului.
4. Cum se repară o hernie?
La adulți:
Au fost dezvoltate două tipuri de proceduri:
– Reconstrucția peretelui prin sutură (cusătură) folosind țesuturi anatomice.
– Armarea peretelui folosind un voal din material sintetic (vorbim apoi de reparare prin „placă, proteză, voal, plasă, “mesh”).
Există două variante tehnice și sunt diferențiate de locul de implantare a armăturii peretelui:
– Abord anterior direct (o singură incizie de câțiva centimetri în zona inghinală).
– Abord laparoscopic (mini-incizii aproape de buric).
Sunt posibile mai multe tipuri de anestezie. Alegerea finală a tehnicii alese este validată la finalul consultului de anestezie.
Calea laparoscopică necesită anestezie generală. Calea anterioară este posibilă sub anestezie locală sau loco-regională.
În toate cazurile, perioada postoperatorie de consolidare finală este de trei-patru săptămâni timp în care se recomandă evitarea efortului fizic major.
Hernia congenitală la copii nu necesită de obicei întărire protetică.
5. Care sunt riscurile operației de hernie inghinală?
Complicații rare legate de orice intervenție chirurgicală abdominală:
– Complicații tromboembolice (flebita, embolie pulmonara)
– Complicații hemoragice (plăgi vasculare, hematoame)
– Complicații infecțioase la incizii, catetere, drenuri și sonde. – Plăgi digestive, căpăstrui și ocluzii intestinale secundare
– Plăgi ale vezicii urinare, retenție de urină postoperatorie
Există, de asemenea, complicații excepționale legate de laparoscopie:
– Apar când abdomenul este umflat sau când se introduce primul trocar la începutul operației, acestea pot necesita transformarea într-o deschidere mare (laparotomie).
– Acestea sunt in general leziuni ale vaselor mari precum aorta abdominala sau leziuni ale organelor apropiate locului de operație, in principal digestive (intestine) sau urinare (ureter, vezica urinara). Aceste leziuni accidentale pot fi favorizate de complexitatea intervenției sau de circumstanțe anatomice neprevăzute. Recunoașterea lor imediată permite în general repararea fără sechele, dar uneori pot trece neobservate în timpul operației și pot provoca peritonită sau un abces postoperator. Ele pot duce în mod excepțional la moartea pacientului.
Complicații specifice precoce:
– Seroame (bulgări de lichid limpede) și echimoze (placă albastră) care se pot difuza în țesuturile penisului și
a pungilor (între 5 și 10% din cazuri).
– Impactul asupra sensibilităţii suprapubiene, volumului şi sensibilitatea testiculului si bursei datorită disecției
cordonului spermatic și care poate duce la atrofia ischemică a testiculului (în mai puțin de 1% din cazuri).
– Infecții excepționale ale protezei numite impropriu „respingeri” și care pot necesita reintervenție pentru
ablație (mai puțin de 0,35% din cazuri).
Complicații specifice tardive:
– Durerea cu sechele, cel mai adesea regresând în cei doi ani de la intervenție și care par a fi observate mai
frecvent după abord anterior (2-4%).
– Recidiva herniei (aproximativ 2% după armarea peretelui folosind plasarea unei plase protetice).
BIBLIOGRAFIE SELECTIVĂ
The Art of Hernia Surgery – a step-by-step Guide – autor: Giampiero Campanelli (Editura Springer)
Federația Franceză de Chirurgie Viscerală și Digestivă
Asociația Franceză de Chirurgie
Societatea Franceză de Chirurgie Digestivă
European Hernia Society
Dr. Alexandru Doșa, medic specialist chirurgie generală